زخم پای دیابتی در اثر قند خون بالا و اختلال در رگهای کوچک و عصبهای پا ایجاد میشود. این زخم پس از بروز، به سختی بهبود پیدا میکند و گاهی تا بخشهای عمیق بافت پا پیش میرود. چون در دیابت، روند خونرسانی به پا کاهش مییابد و برخی عصبها دچار مشکل میشوند، یک خراش کوچک هم به زخمی جدی تبدیل میشود. اگر مراقبت درستی انجام نشود، حتی ممکن است خطر قطع عضو پیش بیاید.
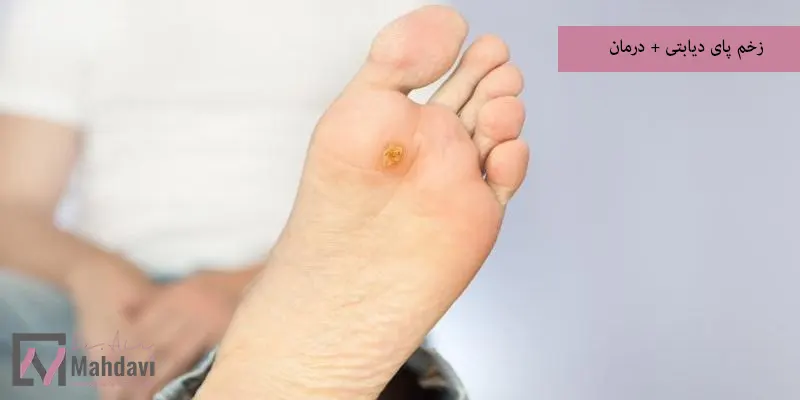
علت ایجاد زخم پای دیابتی
در دیابت، ترکیبی از چند عامل منجر به زخم پای دیابتی میشود. علت ایجاد این زخم ها عبارتند از:
گردش خون ضعیف در رگهای پا
هنگامی که قند خون برای مدت طولانی بالا بماند، رگهای کوچک پا دچار آسیب عملکردی میشوند. در نتیجه، خونرسانی به بافتها کاهش می یابد. کمبود اکسیژن و مواد لازم در ناحیه پا، بهبود زخم را آهسته و احتمال عفونت را بیشتر میکند.
آسیب عصبهای پا (نوروپاتی)
بالا بودن قند خون به مرور زمان عصبها را درگیر میکند و به کاهش حس لمس و درد پا میانجامد. بهخاطر این کاهش حس، خراش یا سوختگی کوچک، دیر تشخیص داده میشود و گسترش پیدا میکند.
فشار و ساییدگی در کفش یا پینه
گاهی پوشش نامناسب پا یا وجود پینه و میخچه باعث ساییده شدن پوست میشود. در افراد دیابتی، همین عامل ساده زمانی که حس محافظتی پا کم شده باشد، به زخم جدی بدل میشود.
بالا بودن طولانی مدت قند خون
زمانی که قند خون کنترل نشود، بدن توانایی کافی برای ترمیم زخمها ندارد. همچنین قند بالا، بستر بیشتری برای رشد میکروبهای بیماریزا در محل آسیب ایجاد میکند.
خشکی پوست پا
در افراد دیابتی، رطوبت طبیعی پوست به درستی حفظ نشود و ترکهای ریز در پوست پدید آید. این ترکها دریچههایی برای ورود میکروبها هستند و اگر رسیدگی نشود، به زخم تبدیل خواهند شد.
- طول دوره دیابت
هرچه مدت بیشتری از ابتلا به دیابت بگذرد، احتمال مشکلات پا بیشتر خواهد بود. کسانی که دیابت خود را سالها کنترل نکردهاند، بیشتر در معرض بروز این زخم هستند.
علائم زخم پای دیابتی
نشانه های زخم های دیابتی میتوانند در ابتدا خفیف باشند؛ اما به مرور افزایش مییابند. برخی از علامتهای مهم عبارتند از:
- بروز تورم یا قرمزی غیرمعمول روی پا
- پیدایش ترشحات چسبناک یا چرکی در کفش یا جوراب
- حس درد یا سوزش در ناحیهای از پا (گاهی هم هیچ دردی وجود ندارد، چون عصبها دچار آسیب شدهاند)
- وجود بوی ناخوشایند
- تغییر رنگ بافت به کبودی یا حتی سیاه شدن بخشهایی از پا
- مشاهده پوسته ریزی یا ترک های عمیق در ناحیه کف پا یا بین انگشتان
- احساس گرمای زیاد موضعی یا التهاب در ناحیهای خاص
انواع زخم پای دیابتی
زخم های پای دیابتی را میتوان بر اساس عوامل دخیل و شدت درگیری بافتها در چند رده خلاصه کرد.
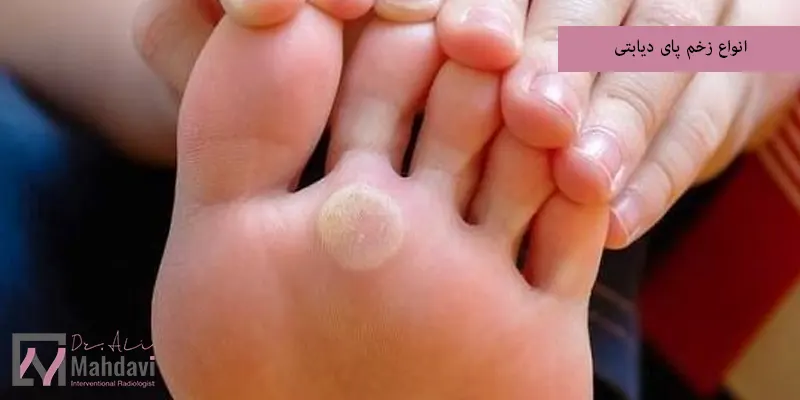
زخم ناشی از نوروپاتی
در این نوع، عصبهای پا بیشترین آسیب را دارند و فرد کم و بیش حس درد پا را از دست داده است. بهخاطر همین، زخم ممکن است بدون احساس درد شکل بگیرد و گسترش پیدا کند.
زخم ناشی از مشکل گردش خون
در این نوع، رگهای پا تنگ یا مسدود میشوند و خون کافی در دسترس بافت نیست. این اختلال سبب میشود زخم بسیار دیر بهبود پیدا کند، چون تغذیه و اکسیژن رسانی با اختلال مواجه است.
زخم عفونی
زمانی که آسیب پوستی به عفونت برسد، زخم حالت چرکی یا شدید پیدا میکند. عفونت به بافتهای عمیق، تاندونها یا حتی استخوان پا رسیده و پیامدهای خطرناکی به همراه دارد.
زخم ناشی از فشار مداوم
ایستادن به مدت طولانی یا گذاشتن فشار روی ناحیهای خاص از پا، در طولانی مدت زخمی عمیق ایجاد میکند که به سختی بهبود مییابد. مخصوصا اگر عصب و شبکه خونی پا مختل باشد.
زخم نوروایسکمیک
در این حالت، ترکیبی از مشکل عصبی (نوروپاتی) و مشکل عروق پا (ایسکمی) دیده میشود. این زخمها پیچیدگی بیشتری دارند و روند بهبود به کنترل دقیق قند و مراقبت مداوم نیاز دارد.
تشخیص زخم پای دیابتی
پزشکان متخصص غدد و یا افراد کارآزموده در حوزه زخم، معمولا ابتدا یک معاینه فیزیکی دقیق از پا انجام میدهند. بر اساس بررسی پوست و نوشتههایی که از سوی بیمار ارائه میگردد؛ برای نمونه زمانی که بیمار حس درد نداشته یا تورم یا قرمزی ناگهانی تجربه کرده است، وضعیت زخم شناسایی میشود. اگر زخم تازه باشد و هنوز عمیق نشده، در نگاه سطحی میتوان به تغییر رنگ، قرمزی یا بقایای ترشحات پی برد.
سپس برای تعیین عمق زخم یا عفونتهای پنهان، روشهای گوناگونی به کار میرود. عکسبرداری با اشعه ایکس یا MRI تجویز شده تا درگیری استخوانها مشخص گردد. در موارد عفونی، نمونهبرداری از ترشحات یا بافت توسط پزشک انجام میشود. این کار برای تشخیص نوع باکتریها و انتخاب بهترین داروی ضد میکروب ضرورت دارد.
همچنین ارزیابی نبض پا و آزمایش شاخصهای عروقی هم معمولا در برنامه تشخیصی قرار میگیرد. همه این موارد ترکیب میشود تا برنامه درمانی دقیق برای بیمار طراحی شود.
روشهای درمان زخم پای دیابتی
زخم های پای دیابتی اگر در مراحل نخست شناسایی شود، امکان مدیریت آسان تر خواهد داشت.این روش ها عبارتند از:

کنترل قند خون
برای درمان زخم پای دیابتی، اولین و مهمترین اقدام، کنترل قند خون است. افزایش قند خون روند بهبود زخم را کند کرده، بنابراین باید قند خون به سطح نرمال برسد.
تمیز نگه داشتن زخم
زخم باید به طور منظم با استفاده از محلولهای شستوشو مثل محلول نرمال سالین تمیز شود. از دست زدن مستقیم به زخم باید پرهیز کرد.وبافتهای مرده زخم باید برداشته شوند تا به روند بهبودی کمک کنند. این کار به وسیلههای مختلفی مانند جراحی، شستوشو یا درمانهای خاص انجام میشود.
استفاده از پانسمانهای مناسب
پانسمانهای خاصی که رطوبت زخم را حفظ کنند به بهبود زخم کمک میکنند. این پانسمانها از خشک شدن زخم جلوگیری کرده و به ترمیم سریعتر آن کمک میکنند.
اگر زخم عفونت داشته باشد، استفاده از پانسمانهای ضدباکتری مثل پانسمانهای حاوی نقره مفید است.
داروهای موضعی
اگر زخم عفونت داشته باشد، پزشک داروهای آنتیبیوتیک موضعی تجویز میکند. این داروها به از بین بردن باکتریها و جلوگیری از گسترش عفونت کمک میکنند.
فشار درمانی
یکی از روشهای مهم در درمان زخم پای دیابتی کاهش فشار بر روی ناحیه زخم است. برای این منظور از کفشهای مخصوص یا گچهای مخصوص برای بازسازی فشار و جلوگیری از فشار مستقیم استفاده میشود.
در بسیاری از موارد باید از راه رفتن طولانیمدت یا ایستادن زیاد جلوگیری شود تا فشار بر روی زخم کاهش یابد.
جراحی
اگر زخم پای دیابتی به طور جدی عفونت کرده باشد و بافت مرده (نکروزه) در آن وجود داشته باشد، جراحی برای برداشتن این بافتها نیاز است.
در مواردی که زخم بهبود نیافته یا سطح وسیعی از پوست آسیب دیده باشد، پیوند پوست از قسمتهای دیگر بدن یا اهداکنندگان برای پوشاندن زخم نیاز است.
درمانهای تخصصی
برای زخمهای مقاوم به درمان، از روشهایی مثل درمان با فشار منفی (NPWT) یا درمان با لیزر استفاده میشود.
در برخی موارد برای ترمیم سریعتر زخمهای دیابتی، پیوند سلولهای بنیادی یا سایر درمانهای سلولی به کار میرود.
آنژیوپلاستی
هدف آنژیوپلاستی بهبود جریان خون به ناحیه آسیب دیده است. در این روش، از طریق کاتتر و بالون، عروق مسدود یا تنگ شده باز میشوند تا خونرسانی به پاها افزایش یابد. این عمل میتواند به بهبود ترمیم زخمها و پیشگیری از عفونت کمک کند.
معرفی بیمار:
بيمار معرفی شده فردی دیابتی است که با استفاده از سونوگرافی، تشخیص تنگی عروق داده شد و سپس با استفاده از آنژیوپلاستی و آنژیوگرافی پای دیابتی به درمان آن شخص پرداخته شد.

درمان زخم پای دیابتی
عوارض احتمالی زخم پای دیابتی
اگر درمان این زخم به موقع نباشد، پیامدهای دشوار و گاه جبران ناپذیری پیش خواهد آمد. عوارض احتمالی آن در زیر شرح داده شده است:
- گسترش عفونت به بافتهای عمقی و استخوان
- طولانی شدن مدت بهبود
- بروز بافت سیاه (قانقاری) در بخشهایی از پا
- تغییر شکل استخوان و مفاصل پا
- احتمال قطع بخشی از پا یا انگشتان در مرحله پیشرفته
- بروز تب و علائم عمومی عفونت مثل لرز و ضعف شدید
- افت کیفیت زندگی و درد یا ناتوانی حرکتی
سوالات متداول
اگر دیابت دارید و قند خون شما اغلب بالاست، باید پاها را روزانه بررسی کنید. مشاهده هر خراش، پینه یا تاول، حتی اگر درد نداشته باشد، اهمیت دارد. در صورت دیدن هرگونه قرمزی، ترشح مشکوک یا تغییر رنگ، مراجعه سریع به متخصص غدد یا متخصص زخم راهگشاست.
خیر. گاهی بهدلیل آسیب عصبی، فرد درد زیادی حس نمیکند و فقط در معاینه متوجه زخم میشود. زخمهای بدون درد هم ممکن است عمقی شوند.
این زمان برای هر فرد بسته به عمق زخم، میزان قند خون، عفونت یا خونرسانی فرق دارد. امکان دارد چند هفته تا حتی چند ماه طول بکشد. گاهی زخمهای کوچک پس از رسیدگی در چند هفته بسته میشوند. اما اگر عفونت استخوان یا قانقاری ایجاد شود، روند طولانیتر خواهد شد.
کنترل منظم قند خون و رعایت سبک زندگی دیابتی اولین اقدام است. کفشهای مخصوص اسفنجی یا کفیهای طبی (متناسب با شکل پا) احتمال فشارهای موضعی را کم میکند. ضمن اینکه هر شب پس از شستشو، پا را کامل خشک نمایید و در صورت خشکی پوست، از کرم ملایم کمک بگیرید.
توصیه نهایی برای زخم پای دیابتی…
افرادی که با دیابت روزگار را میگذرانند، باید آگاهانه رفتار کنند و هر تغییری را جدی بگیرند. زخمهای پا ممکن است ساده جلوه کنند، ولی اگر درمان درست انجام نشود، ریشهدار میشود و گاه تا استخوان را درگیر میکنند. ازاینرو، توصیه میشود به شکل منظم به پزشک خود، مراجعه نمایید و هر علامت تازه را مطرح کنید.
همیشه به یاد داشته باشید که پیشگیری، کلیدیترین روش برای مصون ماندن از زخمهای دیابتی است. تنظیم قند خون و عادتهای صحیح سلامتی، احتمال این مشکل را کم میکند و کیفیت زندگی شما بالا میرود. اگر هم زخم ایجاد شد، رسیدگی زودهنگام و پایبندی به همه توصیههای درمانی از عمیق شدن جراحت جلوگیری خواهد کرد.
